外来診療
心臓血管外科外来は平成29年4月より毎週木曜日午前午後のみとさせていただいております。 救急患者様や緊急症例に関しては、随時対応しておりますので、岩手医科大学付属病院(tel:019-613-7111)までお問い合わせいただきますようお願いいたします。 ご不便をおかけすることをお詫びしますとともに、ご理解のほどよろしくお願い申し上げます。
| 診療時間 | 月曜日14:00~16:00 木曜日9:00~12:00、13:30~16:00 |
|
|---|---|---|
| 受付時間 | 木曜日8:30~11:00、13:30~16:00 | |
| 休診日 | 土曜日、日曜日、祝祭日、 年末年始(12月30日~1月3日) |
|
外来担当医表
下記リンク先よりご確認ください。
岩手医科大学附属病院
外来担当医表 心臓血管外科
※心臓血管外科・先天性手術説明は予約制です。
成人先天性心疾患外来について
当院では2017年より成人先天性心疾患専門外来を開設し、成人先天性心疾患をお持ちの患者様の手術適応評価、術前精査、手術後のフォローなどを行っております。当院は新生児から超高齢者までの循環器医療を日々行っており、先天性心疾患、後天性心疾患に精通した専門医による適切な治療を提供していきたいと考えております。
また多臓器疾患を合併している場合は消化器内科や腎臓内科など他科とも連携して対応して参ります。成人先天性心疾患外来は岩手医科大学付属病院において、毎週火曜日午前、循環器内科上田寛修医師・小児科小山耕太郎教授が担当しております。
詳しい情報が必要な方はお気軽にお問合せください。
連絡先
岩手医科大学附属病院循環器内科 上田
電話番号:019-613-7111(代表)
診療内容について
当科では、 虚血性心疾患をはじめ弁膜症や血管の病気や先天性の心疾患 について診療を行っております。 このホームページでは、患者さんが病気や手術の事を理解する上で少しでもお役にたてればと考え、代表的な疾患を紹介させていただいております。
- 1. 冠動脈バイパス術
- 当科では、外科的治療症例に 対して積極的に OPCAB (off pump冠動脈バイパス術)を行なっています。その方法は人工心肺を使用せず心臓が拍動した状態で冠動脈バイパス術を行います。そのため技術的にはより高度なものが要求されますが、人工心肺使用に伴う合併症が回避でき、尚且つ手術適応が拡大されるので非常に有用な方法です。当科においてもOPCABの比率は年々増加し2007年度は冠動脈バイパス術の全例がこのような方法で行なわれています。この手術は、脳梗塞、腎機能や肺機能障害などの臓器障害のある患者さんに対してもより安全に手術が行え、術後の回復がより早いことが挙げられます。
- 2. 心筋梗塞後の後遺症(合併症)に対する外科的治療
- a. 心室中隔穿孔 心筋梗塞発症より数日後に、梗塞により脆弱となった心室中隔が裂け左→右シャントが生じ、急性心不全となる疾患です。以前は穿孔部周辺が非常に脆弱なため、心筋梗塞発症後 3~4週経過し梗塞部周辺組織が瘢痕治癒してからてから手術を行なう方がよいとされていましたが、excluding techniqueを持ちいることで急性期においても積極的に左心室再建(Komeda-David法)が行なわれ、手術成績も向上してきています。 b. 急性心破裂 心筋梗塞後の急性心室破裂は非常に重篤な合併症で、心室中隔穿孔や乳頭筋断裂に比較して 10倍も高いです。心原性ショックや心タンポナーデとなり直ちに手術を行なわなければなりません。血液の漏出が軽度な症例であれば圧迫のみで止血が可能ですが、その他の症例では梗塞部を切除して残存心室筋を縫合しなければなりません。 c. 心室瘤と虚血性心筋症 心室瘤や虚血性心筋症に対する手術は、血行動態が障害され内科的治療の困難な心不全症例や血栓塞栓症を繰り返す症例や難治性不整脈症例に対して行わます。以前は左心室の縮小形成術として Dor手術が行なわれてきましたが左室が縮小後に球形になるため、最近ではSAVE 手術(septal anterior ventrisular exclusion)を行なう事により本来の形態に縮小形成でき、良好な成績を得られています。
大動脈弁閉鎖不全症に対しては、弁置換術と自己弁温存による弁形成術を症例を十分検討の上施行しています。対象としては閉経前の出産を希望する女性や活動的な男性、壮年期の男女などで比較的心機能の保たれている症例に適応があるといえます。形成術に関しては遠隔期に逆流の増加していく症例もありますので当センターにおいて十分な経過観察を行っております。
大動脈弁疾患において手術を施行した患者さんに関してですが、基本的に 6 ヶ月後および 1 年後に必ず心エコー検査による経過観察を行っております。また、自己弁温存による弁形成術および生体弁置換術に関してはその後 1 年に一回の心エコー検査を施行し、機械弁による弁置換術に関しては 2 年毎の心エコー検査による評価を行っております。
- 僧帽弁疾患
- 僧帽弁疾患は、閉鎖不全症と狭窄症がありますが、現在はご承知のように閉鎖不全症の割合が多くなっております。当科では循環器医療センター開設当初より患者様の QOL の向上を第一に考え、閉鎖不全症に対する弁形成術を積極的に取り組んで参りました。閉鎖不全症の原因は、変性から虚血性まで様々で、原因や弁の状態等によって手術手技も変わってまいります。当院の優秀な循環器専門医の心エコー所見とこれまで蓄積した豊富な手術経験をもとに、術前より内科医、放射線科医も含めて一例ごとに緻密な手術戦略をたて、治療を行っております。ちなみに2006年度の僧帽弁手術症例数は77例で、そのうち単独僧帽弁症例は、55例、連合弁膜症に対する手術22例で、手術死亡、入院死亡ともに認められませんでした。今後も皆様に満足して頂ける医療サービスが提供できように研鑽を積んで行きたいと思います。
- 大動脈瘤外科治療について
- 当院における大動脈瘤の手術成績は徐々に改善してきています。この理由のひとつには、術前の患者さんの身体状況を詳細に把握できるようになったことが挙げられます。負荷心筋シンチグラム、頚部 MRI 検査は、冠動脈や頚動脈のスクリーニングのためのルーチン検査としており、異常があれば、冠動脈造影検査、脳血流シンチグラムを追加検査しています。また、胸部大動脈瘤では MRI や CT にて手術中の脊髄障害予防のための Adamkiewicz 動脈の同定を行っています。このように十分な情報を取得し、十分に手術方針を検討するために、ご紹介していただいた患者さんに対して、さらに当院で精査を目的に術前に入院していただくことがあります。このため紹介から手術まで日数がかかることがありますが、安全な手術のための方針ですのでご了承お願いします。
- 大動脈瘤外科治療について
- 当院における大動脈瘤の手術成績は徐々に改善してきています。この理由のひとつには、術前の患者さんの身体状況を詳細に把握できるようになったことが挙げられます。負荷心筋シンチグラム、頚部 MRI 検査は、冠動脈や頚動脈のスクリーニングのためのルーチン検査としており、異常があれば、冠動脈造影検査、脳血流シンチグラムを追加検査しています。また、胸部大動脈瘤では MRI や CT にて手術中の脊髄障害予防のための Adamkiewicz 動脈の同定を行っています。このように十分な情報を取得し、十分に手術方針を検討するために、ご紹介していただいた患者さんに対して、さらに当院で精査を目的に術前に入院していただくことがあります。このため紹介から手術まで日数がかかることがありますが、安全な手術のための方針ですのでご了承お願いします。
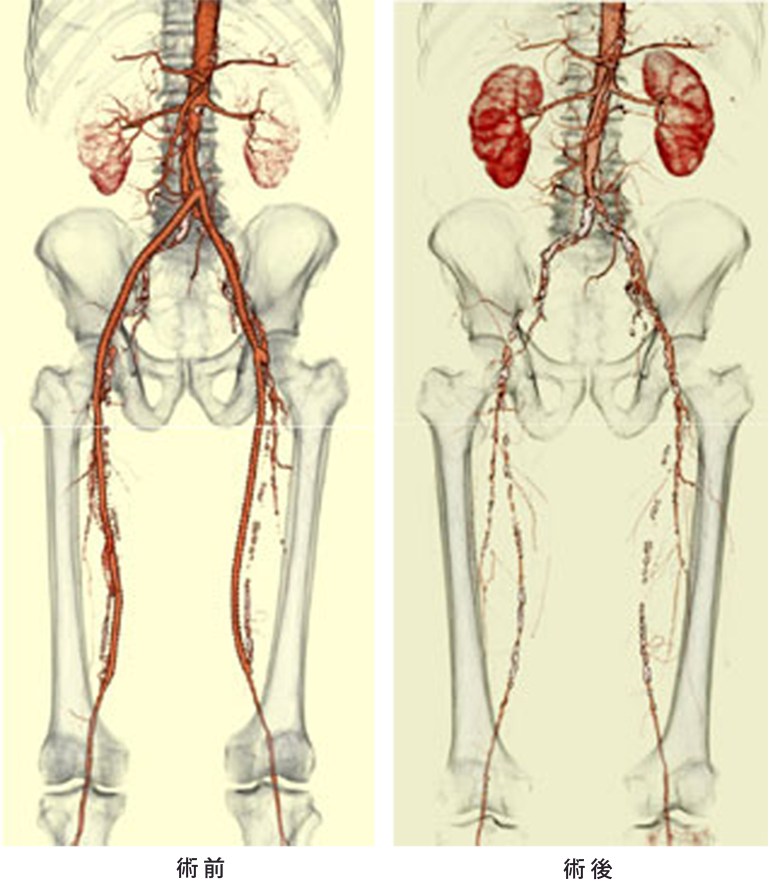
- 末梢血管の病気について
- はじめに
末梢血管には動脈の病気と静脈の病気があります。
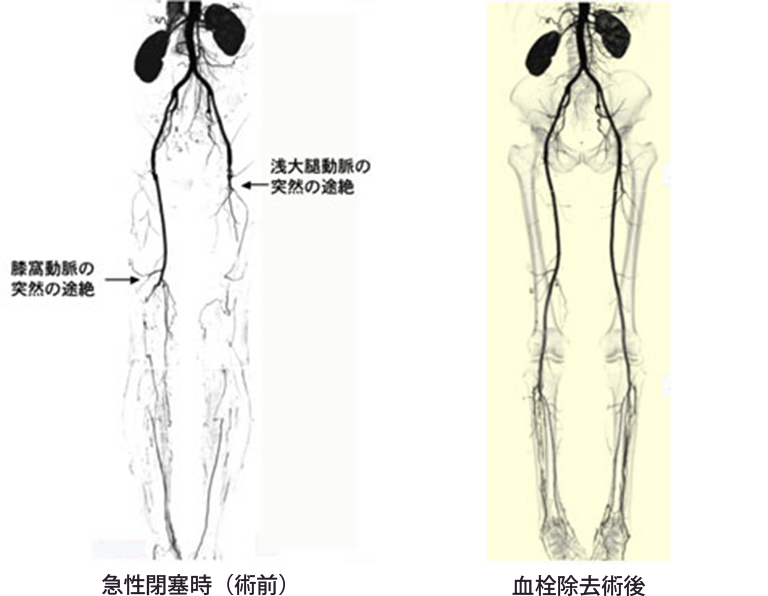
動脈の病気で最も頻度が高いものが「閉塞性動脈硬化症」で、動脈硬化の進行から徐々に血管が狭くなったり、つまってしまう病気です。また、同じように狭窄や閉塞が生じる「バージャー病」という喫煙と密接に関係している病気がありますが、わが国での発症率は減少してきています。さらに手足の動脈が徐々にではなく、突然つまってしまう「急性動脈閉塞(急性上下肢虚血)」という病気があり、これは治すまでにある時間以上を要すると、足の切断や死亡にいたる緊急手術が必要な病気です。また、何らかの原因で動脈がコブ状に膨らみ、破裂の危険が伴う「末梢動脈瘤」という病気があります。 静脈の病気としては、中年女性に多い、足の静脈が浮き出てくる「下肢静脈瘤」や、エコノミークラス症候群で有名になった、足の静脈の一部が血栓で詰ってしまう「深部静脈血栓症」などがあります。 これらのうち、当科(心臓血管外科)で取り扱う病気は、主に次の5つと考えていただいてよいと思います。
当科で治療を担当する末梢血管の病気
- 治療の基本方針
- 活動性が高まり、記憶に残らない2歳までにすべての根治手術を終える事を目標としています。
入院時も、子どもは可能な限り長い時間、親と一緒に過ごす事を理想とし、早期離床早期退院を目指しております。
中等症以上の場合は、輸血量の削減を目標としておりますが、積極的な無輸血手術は行っておりません。 入院目安 軽症例( PDA、ASD、VSD) 術後1週間
中等症(TOF、ECD、Rastelli、Glenn等) 術後10日輸血量目安 体重8kg以下の軽症例 MAP 2単位
体重8kg以上の軽症例 無輸血
体重12kg以上の軽症例 血液製剤も使用しない完全無輸血 - 主な疾患の手術の基本方針
-
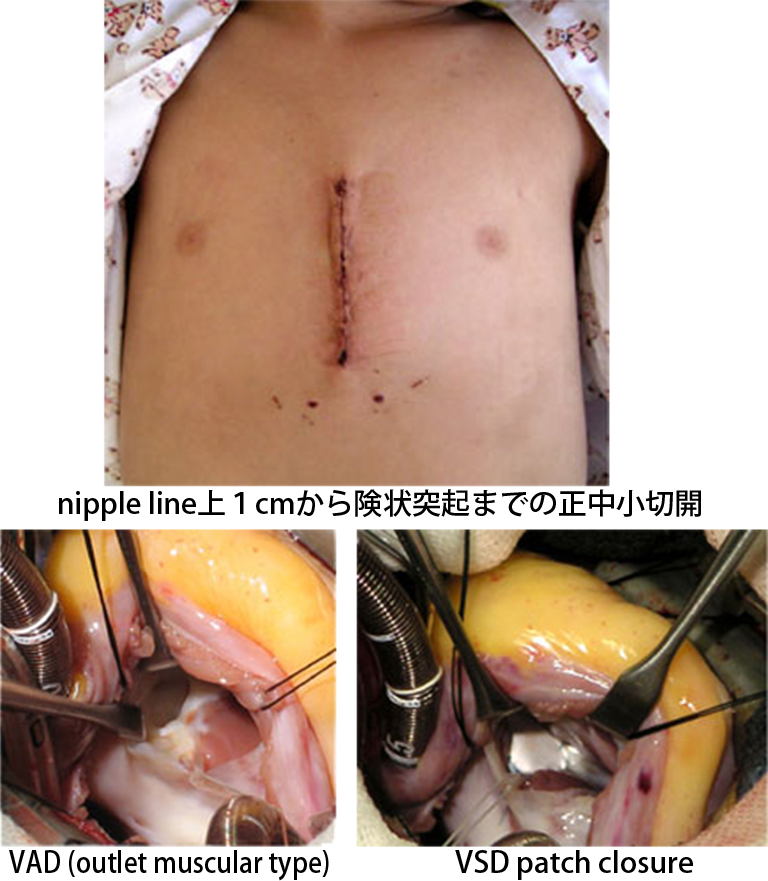
PDA 左後側方開胸による結紮手術 ASD、VSD nipple line上1cmから険状突起までの正中切開
要望により右開胸でもおこないます。
無輸血、完全無輸血目標となる対象疾患
高肺血流の VSDに関しては、新生児期、低体重でも症状があれば手術を行います。TOF 生後半年から1歳までの根治手術目標
将来の肺動脈弁逆流を予防する為に、可能な限りの肺動脈弁温存する方針TGA 生後2週間以内での Jatene手術 CoA IAA 正中アプローチによる一期的根治手術 Glenn手術 生後4ヶ月から6ヶ月 Fontan手術 体重9~10kg目標
Gore Tex人工血管を用いたExternal cardiac conduit Fontan手術を基本術式としています。Palliation PAB shunt はいずれも正中アプローチで行います。
Pulmonary coarctationがある場合は、人工心肺下で形成を行います。